Co powinnaś wiedzieć o ciśnieniu w ostatnich tygodniach ciąży
Ostatnie tygodnie ciąży to czas, gdy organizm intensywnie przygotowuje się do porodu, a wahania ciśnienia tętniczego są zjawiskiem dość powszechnym. Wiele przyszłych mam obserwuje w tym okresie nieco wyższe wartości niż w drugim trymestrze, co często związane jest ze zwiększoną objętością krwi i rosnącym obciążeniem dla serca oraz naczyń krwionośnych. Kluczowe jest regularne monitorowanie, najlepiej o stałych porach w domowym zaciszu, ponieważ pojedynczy pomiar w gabinecie może być obciążony tzw. efektem białego fartucha. Należy zwracać uwagę na niepokojące symptomy towarzyszące, takie jak uporczywy ból głowy, zaburzenia widzenia czy nagły, znaczny obrzęk dłoni i twarzy, które wymagają pilnego kontaktu z lekarzem.
Warto rozumieć, że ciśnienie w ostatnich tygodniach ciąży bywa również kapryśne pod wpływem czynników, na które mamy pewien wpływ. Przedłużający się stres, niedostateczne nawodnienie organizmu czy nawet niewygodna pozycja podczas snu mogą przejściowo zaburzać prawidłowe krążenie. Praktycznym sposobem na wsparcie układu krążenia jest umiarkowana, regularna aktywność dostosowana do samopoczucia, jak spacery lub pływanie, oraz dieta bogata w potas, obecny chociażby w bananach, szpinaku czy pomidorach. Unikanie długotrwałego stania lub siedzenia w jednej pozycji również pomaga w utrzymaniu dobrego przepływu krwi.
Ostatni etap ciąży to także moment, gdy szczególnie ważna jest czujność w kierunku stanu przedrzucawkowego, którego jednym z głównych wskaźników jest podwyższone ciśnienie połączone z białkomoczem. Dlatego tak istotne są regularne wizyty kontrolne i wykonywanie zaleconych badań. Pamiętajmy, że każde ciało reaguje nieco inaczej – dla jednej kobiety ciśnienie 130/80 mmHg będzie normą, dla innej stanowi wyraźną zmianę. Dlatego najcenniejsza jest obserwacja własnego organizmu i świadomość jego indywidualnych wzorców, a wszelkie wątpliwości warto na bieżąco konsultować z położną lub lekarzem prowadzącym, aby ostatnie tygodnie oczekiwania upłynęły w spokoju i bezpieczeństwie.
Jak odróżnić normę od niepokojącego sygnału w 3. trymestrze
Trzeci trymestr ciąży to czas intensywnych przygotowań, ale także wzmożonej czujności. Wiele przyszłych mam zastanawia się, które dolegliwości są naturalną częścią końcówki ciąży, a które powinny skłonić do konsultacji z lekarzem. Kluczem jest obserwacja własnego ciała i zrozumienie charakteru oraz intensywności objawów. Na przykład skurcze Braxtona-Hicksa, często odczuwane jako bezbolesne twardnienie brzucha, są normą i służą „treningowi” macicy. Nie mają one regularnego rytmu i ustępują po zmianie pozycji czy odpoczynku. Inaczej jest z skurczami porodowymi, które stopniowo narastają, stają się dłuższe, silniejsze i regularne, niezależnie od aktywności. To wyraźny sygnał, że może rozpoczynać się akcja porodowa.
Warto również zwracać uwagę na aktywność dziecka. Normą są okresy wzmożonej ruchliwości przeplatane chwilami spokoju, co często związane jest z rytmem snu i czuwania malucha. Niepokojące jest natomiast wyraźne, nagłe osłabienie lub zupełny brak odczuwania ruchów przez dłuższy czas, zwłaszcza w typowych dla dziecka porach aktywności. W takiej sytuacji zaleca się spożycie zimnego napoju, położenie się na lewym boku i obserwację. Jeśli w ciągu dwóch godzin nie wyczuwa się przynajmniej kilku wyraźnych ruchów, konieczny jest kontakt z lekarzem. Podobnie rzecz się ma z obrzękami – lekkie puchnięcie stóp pod koniec dnia jest powszechne, ale nagły, znaczny obrzęk twarzy, dłoni czy kostek, połączony z bólem głowy lub zaburzeniami widzenia, może wskazywać na stan przedrzucawkowy i wymaga natychmiastowej interwencji.
Ostatecznie, najważniejsza jest własna intuicja. Lekarze podkreślają, że w ciąży, szczególnie w jej finalnym etapie, lepiej zgłosić się na kontrolę raz za często niż bagatelizować niejasny symptom. Niepokój powinny wzbudzić także takie sygnały jak wyciek lub sączenie się płynu z dróg rodnych (możliwe pęknięcie pęcherza płodowego), jasnoczerwone krwawienie czy silny, uporczywy ból w dole brzucha niezwiązany z akcją skurczową. Pamiętajmy, że rolą przyszłej mamy nie jest stawianie diagnozy, lecz uważne monitorowanie sygnałów i dzielenie się wątpliwościami ze specjalistą, który pomoże odróżnić normę od sytuacji wymagającej działania.
Praktyczny przewodnik pomiaru ciśnienia w domu

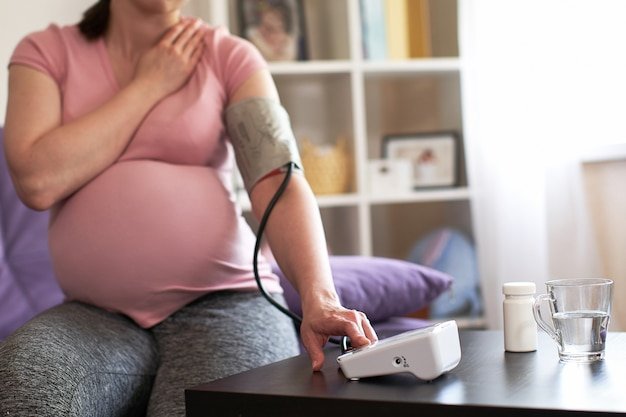
Regularne monitorowanie ciśnienia tętniczego w domu staje się coraz ważniejszym elementem opieki nad przyszłą mamą. Dla wielu kobiet w ciąży, szczególnie tych z rozpoznanym nadciśnieniem lub stanem przedrzucawkowym, domowy pomiar jest cennym uzupełnieniem kontroli lekarskich, dając poczucie sprawczości i spokoju. Kluczem do sukcesu jest jednak odpowiednie przygotowanie. Przed pomiarem warto odpocząć przez około pięć minut w pozycji siedzącej, z plecami opartymi o krzesło i stopami płasko na podłodze. Ramię powinno być swobodnie położone na stole, na wysokości serca. Unikaj rozmów, picia kawy czy palenia papierosów na co najmniej pół godziny przed badaniem, gdyż mogą one znacząco zniekształcić wynik.
Wybór odpowiedniego sprzętu ma fundamentalne znaczenie. Zaleca się użycie automatycznego ciśnieniomierza naramiennego z mankietem dostosowanym do obwodu ramienia – zbyt wąski lub zbyt szeroki mankiet da fałszywe odczyty. Przed pierwszym użyciem warto zabrać aparat na wizytę do położnej lub lekarza, aby zweryfikować jego poprawność i nauczyć się poprawnej techniki. Pamiętaj, że pojedynczy, podwyższony pomiar nie jest powodem do natychmiastowego niepokoju; istotne są trendy i powtarzalność wyników. Wartości notuj w dzienniczku, uwzględniając godzinę pomiaru oraz ewentualne okoliczności, jak ból głowy czy uczucie niepokoju.
Interpretacja odczytów w ciąży różni się od standardowych norm. Prawidłowe ciśnienie u przyszłej mamy zwykle utrzymuje się poniżej wartości 140/90 mm Hg, ale docelowe zakresy zawsze ustala indywidualnie prowadzący ciążę specjalista. Zwracaj uwagę szczególnie na wzrost wartości rozkurczowej (ta druga liczba), który bywa wczesnym sygnałem ostrzegawczym. Domowy monitoring nie zastępuje konsultacji lekarskich, ale stanowi z nimi doskonały tandem. Dzięki systematycznym notatkom lekarz otrzymuje obiektywny obraz funkcjonowania organizmu poza gabinetem, co ułatwia podejmowanie trafnych decyzji terapeutycznych i pozwala na szybszą reakcję w razie potrzeby.
Kiedy skontaktować się z lekarzem – konkretne wskazówki
Ciąża to czas, w którym ciało kobiety przechodzi intensywne zmiany, a odróżnienie typowych dolegliwości od niepokojących sygnałów bywa trudne. Podstawową zasadą jest zaufanie własnej intuicji – jeśli coś wzbudza twój niepokój, nawet jeśli wydaje się błahostką, zawsze warto skonsultować to z lekarzem lub położną. Nie ma pytań zbyt trywialnych, gdy chodzi o zdrowie twoje i dziecka. Istnieje jednak grupa konkretnych objawów, które wymagają natychmiastowej reakcji i kontaktu z opiekunem. Są to przede wszystkim nagłe lub silne krwawienie z dróg rodnych, porównywalne do obfitej miesiączki, oraz wyciek przejrzystego płynu, który może świadczyć o odpłynięciu wód płodowych. Również bardzo silny, uporczywy ból brzucha, który nie ustępuje po odpoczynku, czy regularne, bolesne skurcze pojawiające się przed wyznaczonym terminem porodu są sygnałami alarmowymi.
Poza sytuacjami nagłymi, istotne jest monitorowanie codziennych funkcji organizmu. Na przykład znacząca zmiana w aktywności dziecka, taka jak wyraźne osłabienie lub całkowite zatrzymanie ruchów, powinna skłonić do jak najszybszej weryfikacji. Warto poświęcić chwilę wieczorem na obserwację, zwłaszcza po posiłku lub lekkiej aktywności. Inne wskazania to uporczywe i nasilające się bóle głowy, szczególnie połączone z zaburzeniami widzenia, takimi jak mroczki czy błyski, oraz nagły obrzęk twarzy, dłoni i stóp, który może wskazywać na problemy z ciśnieniem. Gorączka powyżej 38 stopni Celsjusza również nie powinna być bagatelizowana, ponieważ infekcja może wpływać na rozwój ciąży.
Pamiętaj, że regularne wizyty kontrolne to zaplanowane punkty kontaktu, ale między nimi to ty jesteś najważniejszym strażnikiem swojego samopoczucia. Lekarze podkreślają, że lepiej zgłosić się raz za często, niż przeoczyć coś ważnego. Nawet pozornie nieistotne symptomy, jak swędzenie skóry na całym ciele czy pieczenie przy oddawaniu moczu, mogą mieć znaczenie i warto o nich wspomnieć podczas najbliższej wizyty. Twoja czujność i otwarta komunikacja z zespołem medycznym to kluczowe elementy bezpiecznej ciąży, zapewniające spokój i pozwalające na szybką reakcję w razie jakichkolwiek nieprawidłowości.
Wpływ stylu życia na stabilizację ciśnienia krwi
Stabilizacja ciśnienia krwi w ciąży to proces, na który przyszła mama ma realny wpływ poprzez codzienne wybory. Wbrew pozorom, kluczowe znaczenie ma nie tylko to, co jemy, ale również jak się ruszamy, odpoczywamy i radzimy sobie z napięciem. Regularna, umiarkowana aktywność fizyczna, jak spacery, pływanie czy joga prenatalna, działa niczym naturalny regulator – wzmacnia serce, poprawia elastyczność naczyń krwionośnych i pomaga w utrzymaniu prawidłowej masy ciała, co bezpośrednio przekłada się na lepsze parametry ciśnienia. Ważne jest jednak, by intensywność dostosować do samopoczucia i etapu ciąży, unikając forsownych ćwiczeń.
Równie istotnym filarem jest sposób odżywiania, który powinien przypominać wspieranie delikatnej równowagi, a nie rygorystyczną dietę. Zamiast skupiać się wyłącznie na soli, warto przyjrzeć się całościowemu jadłospisowi. Spożywanie produktów bogatych w potas, takich jak banany, szpinak, awokado czy pomidory, pomaga w naturalny sposób balansować poziom sodu w organizmie. Włączenie do posiłków źródeł kwasów omega-3, obecnych w orzechach włoskich czy siemieniu lnianym, oraz dbanie o odpowiednie nawodnienie wodą to proste, a skuteczne kroki wspierające układ krążenia.
Nie można przy tym bagatelizować roli czynników, które nie są mierzalne na talerzu czy zegarku. Przewlekły stres i niedostatek snu uruchamiają w organizmie kaskadę reakcji hormonalnych, które mogą prowadzić do zwężenia naczyń krwionośnych i wzrostu ciśnienia. Dlatego techniki relaksacyjne, świadome oddychanie czy dbanie o regularny rytm dobowy są nie mniej ważne niż dieta. W praktyce oznacza to, że krótka drzemka w ciągu dnia czy rozmowa wspierająca z bliską osobą mogą być równie cennym elementem profilaktyki. Ostatecznie, stabilizacja ciśnienia to efekt synergii tych wszystkich elementów – harmonijnego połączenia ruchu, odżywczej diety i troski o dobrostan psychiczny, które razem tworzą optymalne warunki dla rozwoju dziecka.
Potencjalne scenariusze: od nadciśnienia do stanu przedrzucawkowego
Nadciśnienie, które pojawia się w ciąży, nie jest jednolitym stanem, a raczej spektrum zaburzeń o różnym podłożu i stopniu ryzyka. Lekarze rozróżniają kilka kluczowych scenariuszy. Najłagodniejszą postacią jest często nadciśnienie ciążowe, rozwijające się po 20. tygodniu, któremu zwykle nie towarzyszy białko w moczu. Choć wymaga ścisłego monitorowania, często udaje się je kontrolować, a jego główne znaczenie polega na tym, że stanowi sygnał ostrzegawczy. Niestety, u części pacjentek sytuacja może ewoluować w kierunku poważniejszego zaburzenia – stanu przedrzucawkowego. To już nie jest jedynie kwestia podwyższonych wartości na ciśnieniomierzu, ale złożona, ogólnoustrojowa reakcja organizmu, w której dochodzi do uszkodzenia śródbłonka naczyń krwionośnych i upośledzenia funkcji wielu narządów, przede wszystkim nerek i wątroby.
Kluczową różnicą między nadciśnieniem ciążowym a stanem przedrzucawkowym jest właśnie obecność białka w moczu lub pojawienie się innych niepokojących objawów, takich jak zaburzenia widzenia, silny ból głowy czy ból w nadbrzuszu. Mechanizm rozwoju stanu przedrzucawkowego wiąże się z nieprawidłowym zagnieżdżeniem łożyska i zaburzeniami w przepływie krwi przez jego naczynia, co uruchamia kaskadę procesów zapalnych i stresu oksydacyjnego w organizmie matki. Dlatego tak istotne są regularne pomiary ciśnienia i badanie moczu – pozwalają one wychwycić moment, gdy prosty problem naczyniowy zaczyna przekształcać się w stan zagrażający zarówno kobiecie, jak i dziecku, mogący prowadzić do zahamowania jego wzrostu czy przedwczesnego oddzielenia łożyska.
W praktyce klinicznej monitorowanie potencjalnych scenariuszy jest procesem dynamicznym. Nawet łagodne nadciśnienie traktuje się z powagą, ponieważ jego przebieg bywa nieprzewidywalny. Współczesne podejście kładzie nacisk na identyfikację wczesnych markerów ryzyka, jeszcze przed wystąpieniem pełnoobjawowego stanu przedrzucawkowego. Obejmuje to ocenę przepływów krwi w tętnicach macicznych, szczegółowy wywiad rodzinny oraz obserwację subtelnych symptomów. Dzięki temu w wielu przypadkach można wdrożyć odpowiednią profilaktykę, np. przyjmowanie kwasu acetylosalicylowego u kobiet z grupy wysokiego ryzyka, oraz przygotować plan postępowania, który minimalizuje zagrożenie i pozwala donosić ciążę do terminu bezpiecznego dla porodu.
Przygotowanie do porodu z uwzględnieniem ciśnienia krwi
Przygotowanie do porodu to proces, który obejmuje zarówno sferę fizyczną, jak i mentalną, a jednym z jego kluczowych aspektów jest świadoma kontrola stanu zdrowia, w tym regularne monitorowanie ciśnienia krwi. W trzecim trymestrze wahania ciśnienia są dość powszechne, jednak ich systematyczne sprawdzanie pozwala na wczesne wychwycenie niepokojących sygnałów, takich jak nadciśnienie indukowane ciążą. Warto potraktować ten rytuał nie jako źródło lęku, a jako element budowania poczucia sprawczości i bezpieczeństwa. Dzięki domowemu ciśnieniomierzowi przyszła mama może w spokoju obserwować reakcje swojego organizmu, ucząc się jednocześnie rozpoznawać czynniki, które na nie wpływają – czy to stres, zmęczenie, czy nawet pozycja ciała podczas pomiaru.
Znajomość własnych, prawidłowych wartości ciśnienia krwi stanowi solidny punkt wyjścia do rozmów z położną lub lekarzem prowadzącym. Dzięki tym danym specjalista może lepiej ocenić sytuację i podjąć trafne decyzje dotyczące np. terminu indukcji czy zalecanego trybu porodu. W praktyce oznacza to, że kobieta aktywnie uczestniczy w planowaniu swojego porodu, będąc dobrze poinformowaną stroną. Co istotne, stabilne ciśnienie w okresie przedporodowym bezpośrednio przekłada się na lepsze dotlenienie dziecka i komfort mamy podczas pierwszych faz akcji porodowej, gdy organizm jest poddany znacznemu wysiłkowi.
Oprócz samych pomiarów, przygotowanie z uwzględnieniem ciśnienia krwi wiąże się z wprowadzeniem pewnych nawyków na co dzień. Chodzi tu o umiarkowaną, ale regularną aktywność fizyczną dostosowaną do zaawansowanej ciąży, jak spacery czy pływanie, które wspierają układ krążenia. Równie ważna jest uważność na sygnały ciała – nagły ból głowy, zaburzenia widzenia czy obrzęki powinny skłonić do natychmiastowej konsultacji. Ostatecznie, dbanie o ciśnienie to także dbanie o równowagę emocjonalną: techniki oddechowe, które przydadzą się na sali porodowej, świetnie sprawdzają się również w obniżaniu chwilowych skoków ciśnienia wywołanych zdenerwowaniem. To połączenie samoobserwacji i profilaktyki tworzy fundament dla spokojniejszego wejścia w poród.