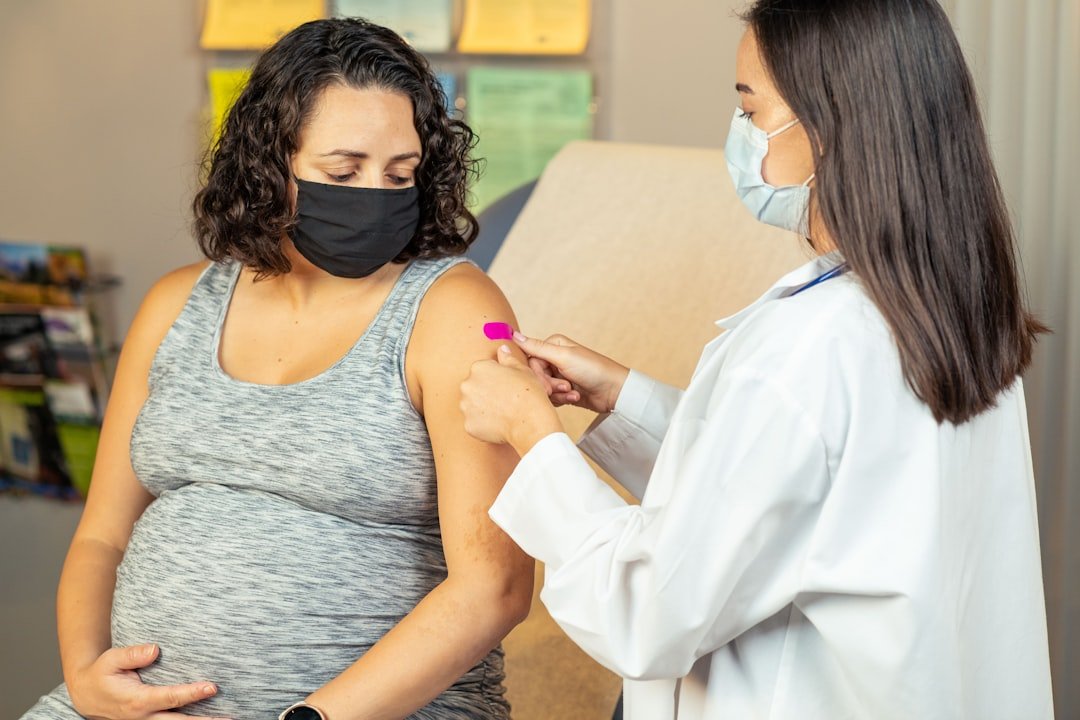
Immunoglobuliny w ciąży – co każda przyszła mama powinna o nich wiedzieć?
Ciąża to czas, gdy organizm kobiety przechodzi prawdziwą rewolucję, a jednym z jej najcenniejszych darów dla rozwijającego się dziecka jest przekazywanie przeciwciał, czyli immunoglobulin. To właśnie one stanowią pierwszą linię obrony maluszka przed światem pełnym drobnoustrojów. Proces ten rozpoczyna się już w życiu płodowym, ale jego kluczowy moment przypada na III trymestr, kiedy przeciwciała matki w intensywny sposób pokonują barierę łożyskową. Ten niezwykły transport zapewnia noworodkowi tzw. odporność bierną, która będzie go chronić przez pierwsze miesiące życia, zanim jego własny układ immunologiczny dojrzeje i zacznie samodzielnie wytwarzać własne przeciwciała.
Szczególną rolę odgrywa w tym procesie immunoglobulina G (IgG), która jako jedyna w znaczący sposób przenika przez łożysko. Jej poziom w krwi pępowinowej może być nawet wyższy niż we krwi matki, co świadczy o niezwykłej wydajności tego mechanizmu. To właśnie dzięki tym „zapożyczonym” przeciwciałom dziecko rodzi się z gotowym „pakietem ochronnym” przeciwko tym infekcjom, które przeszła lub przeciwko którym była szczepiona jego mama. Dlatego tak ważne jest, aby przyszła mama dbała o swoje zdrowie i – w porozumieniu z lekarzem – uzupełniała zalecane szczepienia, np. przeciwko krztuścowi czy grypie. Każda taka decyzja to inwestycja w odporność dziecka.
Po porodzie proces przekazywania immunoglobulin nie ustaje, a jedynie zmienia formę. Siara, czyli pierwsze mleko matki, jest niezwykle bogata w inną klasę przeciwciał – immunoglobulinę A (IgA). Działa ona zupełnie inaczej niż IgG otrzymane w życiu płodowym. Nie przedostaje się do krwiobiegu dziecka, ale tworzy ochronną warstwę na błonach śluzowych jego gardła, układu oddechowego i pokarmowego, stanowiąc barierę dla patogenów. Karmienie piersią jest zatem naturalnym przedłużeniem i uzupełnieniem tarczy immunologicznej, którą dziecko otrzymało w łonie matki, co podkreśla wyjątkową ciągłość troski natury o dobrostan najmłodszych.
Jak Twoje przeciwciała chronią dziecko jeszcze przed jego narodzinami
Ciąża to czas, gdy organizm matki wykonuje niezwykłą pracę, tworząc i dostosowując środowisko dla rozwijającego się dziecka. Jednym z najbardziej fascynujących aspektów tego procesu jest transfer przeciwciał, który rozpoczyna się już około szóstego miesiąca ciąży i nasila w jej ostatnim trymestrze. To właśnie wtedy przeciwciała klasy IgG, będące wyspecjalizowanymi białkami układu odpornościowego, pokonują barierę łożyskową. Nie jest to jednak zwykłe przenikanie; łożysko działa jak inteligentny filtr, selektywnie transportując te kluczowe cząsteczki obronne z krwiobiegu matki bezpośrednio do krwioobiegu płodu. Dzięki temu mechanizmowi dziecko przychodzi na świat już wyposażone w gotowy, tymczasowy arsenał immunologiczny, precyzyjnie dopasowany do patogenów, z którymi regularnie styka się jego matka.
Ten wyjątkowy prezent, często nazywany odpornością bierną, działa jak osobisty trener dla niedojrzałego jeszcze układu immunologicznego noworodka. Przeciwciała matczyne nie uczą go samodzielnego wytwarzania ochrony, ale pełnią funkcję strażników, którzy przejmują obowiązki obronne w pierwszych, najważniejszych tygodniach i miesiącach życia. Stanowią one swoistą „pamięć immunologiczną” z drugiej ręki, chroniąc dziecko przed groźnymi infekcjami, takimi jak krztusiec, odra czy grypa, na które matka nabyła odporność w przeszłości, czy to poprzez przechorowanie, czy szczepienia. Co ciekawe, ten proces ma swój biologiczny harmonogram – największa intensywność transferu przypada na ostatnie cztery do ośmiu tygodni przed porodem, co podkreśla wagę donoszenia ciąży.
Warto zrozumieć, że ten dar nie jest wieczny. Poziom otrzymanych przeciwciał stopniowo spada w ciągu pierwszych sześciu do dwunastu miesięcy życia dziecka. To naturalne wygaszanie jest jednak kluczowe, ponieważ tworzy przestrzeń dla rozwoju własnej, aktywnej odporności malucha, którą buduje ono poprzez kontakt z otoczeniem i szczepienia ochronne. Dlatego tak istotne jest, aby przyszła mama dbała o swój stan zdrowia i aktualność szczepień w trakcie ciąży – każda infekcja, której uniknie lub przeciwko której jest uodporniona, to korzyść, którą bezpośrednio przekazuje swojemu dziecku, dając mu bezpieczny i zdrowy start.
Badanie poziomu immunoglobulin w ciąży – kiedy lekarz je zleca i dlaczego to ważne

Lekarz prowadzący ciążę może zlecić badanie poziomu immunoglobulin w specyficznych sytuacjach, które wzbudzają jego czujność. Decyzja ta nie należy do rutynowych procedur, takich jak morfologia czy badanie ogólne moczu, ale jest odpowiedzią na konkretne wskazania. Głównym powodem jest zazwyczaj potrzeba oceny stanu układu odpornościowego przyszłej mamy w kontekście nawracających lub przewlekłych infekcji. Ciąża jest stanem, w którym dochodzi do naturalnego, fizjologicznego obniżenia odporności, co ma zapobiec odrzuceniu rozwijającego się płodu. Jeśli jednak kobieta doświadcza wyjątkowo częstych i ciężkich zakażeń dróg oddechowych, układu moczowego lub innych, pomiar stężenia kluczowych przeciwciał, czyli immunoglobulin klasy IgG, IgA i IgM, może pomóc wykluczyć lub potwierdzić istnienie niedoborów odporności. Innym istotnym wskazaniem są choroby autoimmunologiczne, takie jak reumatoidalne zapalenie stawów czy toczeń, gdzie badanie to służy monitorowaniu aktywności choroby.
Znaczenie tego badania w okresie ciąży jest wielowymiarowe i wykracza poza samopoczucie matki. Prawidłowy poziom immunoglobulin jest niezbędny dla skutecznej obrony przed patogenami. Ich niedobór zwiększa nie tylko podatność na infekcje, ale także ryzyko powikłań, które mogą negatywnie wpłynąć na rozwój płodu, np. poprzez przedwczesne pęknięcie błon płodowych w wyniku niekontrolowanego zakażenia. Z drugiej strony, wyniki badań pomagają lekarzowi w podjęciu świadomych decyzji terapeutycznych. W przypadku stwierdzonego niedoboru, możliwe jest np. rozważenie suplementacji lub, w uzasadnionych przypadkach, dożylnego podawania immunoglobulin, co stanowi metodę ochrony zarówno dla kobiety, jak i jej dziecka. To prewencyjne działanie ma na celu stworzenie jak najbardziej bezpiecznego środowiska dla trwającej ciąży.
Interpretacja wyniku zawsze należy do lekarza, który bierze pod uwagę pełny obraz kliniczny pacjentki. Niski poziom immunoglobulin w ciąży nie musi oznaczać trwałej choroby; bywa przejściowy i związany z ogólnym obciążeniem organizmu. Kluczowe jest jednak, aby nie bagatelizować takich sygnałów. Dzięki tej diagnostyce można wdrożyć odpowiednie postępowanie, które minimalizuje ryzyko i pozwala lepiej zadbać o zdrowie matki, a w konsekwencji – o prawidłowy rozwój dziecka. To jeden z elementów skomplikowanej układanki, jaką jest prowadzenie ciąży, pozwalający na personalizację opieki i zwiększenie szansy na donoszenie ciąży oraz szczęśliwy poród.
Niedobór immunoglobulin a ryzyko powikłań – sygnały, których nie wolno ignorować
Niedobór immunoglobulin to poważne zaburzenie funkcjonowania układu odpornościowego, które u dziecka może objawiać się w sposób niejednoznaczny, często mylony z typowymi infekcjami wieku dziecięcego. Kluczową różnicą jest jednak częstotliwość, intensywność i finalny przebieg tych chorób. Podczas gdy większość dzieci doświadcza serii przeziębień w sezonie jesienno-zimowym, maluch z niedoborem przeciwciał zmaga się z infekcjami, które nawracają w cyklach niemalże ciągłych, przechodząc z jednej w drugą, bez wyraźnych okresów pełnego zdrowia. To nie jest kwestia pojedynczych incydentów, a raczej stanu permanentnego „bycia chorym”, który znacząco obniża komfort życia i utrudnia normalny rozwój.
Bagatelizowanie tych sygnałów niesie za sobą realne ryzyko powikłań, które wykraczają daleko poza zwykłe zapalenie oskrzeli czy ucha. Nawracające, a przez to słabo leczone, infekcje bakteryjne mogą prowadzić do trwałych uszkodzeń tkanek. Przykładowo, wielokrotne zapalenia płuc mogą skutkować włóknieniem miąższu płucnego i przewlekłymi problemami z oddychaniem. Podobnie, nieustanne infekcje uszu bywają przyczyną trwałego ubytku słuchu, co z kolei może opóźniać rozwój mowy i wpływać na postępy w nauce. Organizm dziecka, zamiast skupiać energię na wzroście i poznawaniu świata, jest nieustannie mobilizowany do wyczerpujących walk z patogenami, które u jego rówieśników zostałyby szybko i sprawnie pokonane.
Dlatego tak istotne jest, by rodzice obserwowali nie tyle pojedyncze choroby, co ogólny wzorzec zdrowotny swojego dziecka. Niepokój powinny wzbudzić zwłaszcza infekcje wymagające wielokrotnych i długotrwałych kuracji antybiotykami, które przynoszą jedynie krótkotrwałą poprawę, a także powikłania rozwijające się nawet po pozornie banalnych infekcjach. Innym, często pomijanym sygnałem, są problemy ze strony układu pokarmowego – przewlekłe biegunki czy zaburzenia wchłaniania, które mogą współwystępować z niedoborem odporności. W takich sytuacjach konsultacja z immunologiem dziecięcym staje się koniecznością, ponieważ standardowa opieka pediatryczna może nie sięgać do sedna problemu.
Podwyższone immunoglobuliny w czasie ciąży – czy to powód do obaw?
Wynik badania wskazujący na podwyższone immunoglobuliny w ciąży może wzbudzić niepokój, jednak w dużej mierze jest to zjawisko fizjologiczne, a nie patologiczne. Ciąża stanowi dla układu immunologicznego kobiety stan wyjątkowy, w którym musi on wykazać się niezwykłą precyzją – z jednej strony chronić organizm matki przed infekcjami, a z drugiej nie odrzucić rozwijającego się płodu, który przecież w połowie jest „obcy” genetycznie. W odpowiedzi na tę złożoną sytuację, a także na intensywne zmiany hormonalne, dochodzi do modulacji pracy całego systemu odpornościowego, czego przejawem może być właśnie podwyższony poziom przeciwciał, głównie klasy IgG. Można to porównać do stanu wzmożonej czujności, gdzie system obronny jest aktywny, ale jego celem jest utrzymanie delikatnej równowagi, a nie walka.
Kluczowe znaczenie ma tutaj kontekst kliniczny oraz to, która klasa immunoglobulin jest podniesiona. Lekarz prowadzący ciążę zwraca uwagę nie na pojedynczy wynik, ale na jego dynamikę oraz na ogólny stan zdrowia pacjentki. Na przykład, istotny jest poziom immunoglobulin klasy IgE, które są związane z reakcjami alergicznymi. Jeśli kobieta zmaga się z zaostrzeniem alergii w ciąży, podniesione IgE będzie tego odzwierciedleniem i wymagać będzie konsultacji alergologicznej, ale nie musi stanowić zagrożenia dla dziecka. Z kolei znacznie podwyższone IgM są często sygnałem toczącej się aktywnej infekcji, co już wymaga dokładnej diagnostyki, ponieważ niektóre patogeny mogą być niebezpieczne dla rozwijającego się płodu.
Ostatecznie, pojedynczy, nieznacznie podwyższony wynik immunoglobuliny IgG rzadko jest powodem do obaw. Stanowi on często jedynie potwierdzenie intensywnych procesów adaptacyjnych zachodzących w ciele kobiety. Prawdziwym wskazaniem do pogłębionej diagnostyki są wyniki znacząco przekraczające normy, towarzyszące im niepokojące objawy, takie jak gorączka czy złe samopoczucie, lub nieprawidłowości w innych badaniach kontrolnych. Dlatego tak ważne jest, aby każdy niejasny wynik omówić ze swoim ginekologiem, który, znając pełny obraz sytuacji zdrowotnej, najlepiej oceni, czy jest to jedynie ciekawostka laboratoryjna, czy też sygnał wymagający dalszych kroków.
Transfer odporności z matki na dziecko – naturalny mechanizm ochrony noworodka
Od momentu poczęcia organizm matki tworzy z myślą o dziecku niezwykły program ochronny, którego kluczowym elementem jest przekazanie gotowych mechanizmów obronnych. Ten proces, znany jako transfer odporności, stanowi fundament bezpieczeństwa immunologicznego noworodka w pierwszych miesiącach życia, gdy jego własny system dopiero dojrzewa. Podstawowym nośnikiem tej ochrony są przeciwciała klasy IgG, które jako jedyne mają zdolność przenikania przez łożysko. Ich aktywne transportowanie nasila się szczególnie w trzecim trymestrze ciąży, tworząc w organizmie dziecka zapas „gotowców” immunologicznych skrojonych na miarę środowiska, w którym żyje matka. Dzięki temu maluch przychodzi na świat wyposażony w swoistą tarczę przeciwko patogenom, z którymi jego mama miała już kontakt, either poprzez przechorowanie czy szczepienia.
Kolejnym, niezwykle cennym darem jest siara, czyli pierwsze mleko matki, które stanowi kontynuację i wzmocnienie tego procesu po porodzie. Siara jest nie tylko skoncentrowanym pokarmem, ale również bogatym koktajlem immunologicznym. Zawiera ogromne ilości przeciwciał, głównie klasy IgA, które działają jak „farby ochronne”, powlekając błony śluzowe przewodu pokarmowego, oddechowego i innych narządów dziecka, tworząc barierę nie do przebycia dla drobnoustrojów. Co istotne, oprócz gotowych przeciwciał, mleko kobiece dostarcza również żywe komórki układu odpornościowego, cytokiny oraz prebiotyki, które wspierają kolonizację jelit przyjaznymi bakteriami, co jest fundamentem dla rozwoju własnej, długotrwałej odporności dziecka.
Warto postrzegać tę matczyną inwestycję nie jako stały, bierny parasol, ale jako inteligentne wsparcie tymczasowe. Przekazane przeciwciała mają ograniczony czas życia i stopniowo zanikają w ciągu pierwszych 6–12 miesięcy, co zbiega się w czasie z dynamicznym rozwojem własnego systemu immunologicznego niemowlęcia. Ten przemyślany „harmonogram” sprawia, że dziecko jest chronione w najwrażliwszym okresie, jednocześnie mając przestrzeń, by jego własna odporność uczyła się i trenowała, spotykając się z wyzwaniami. Dlatego tak cenne jest karmienie piersią oraz szczepienia ciężarnych – są to działania, które bezpośrednio wzmacniają jakość i zakres tej wyjątkowej immunologicznej pożyczki, dając noworodkowi najlepszy możliwy start.
Jak wspierać układ odpornościowy w ciąży bez szkody dla dziecka
Ciąża to czas, gdy troska o własne zdrowie jest jednocześnie inwestycją w rozwój maluszka. Kluczem do harmonijnego wspierania układu immunologicznego jest podejście oparte na równowadze i zdrowym rozsądku, a nie na radykalnych zmianach czy suplementach „na wszelki wypadek”. Podstawą jest urozmaicona, bogata w składniki odżywcze dieta, która działa jak naturalny program wzmacniający. Zamiast skupiać się na pojedynczych „superfoods”, postaw na różnorodność kolorów na swoim talerzu. Ciemnozielone warzywa liściaste dostarczają kwasu foliowego, który jest niezbędny nie tylko dla układu nerwowego dziecka, ale także odgrywa rolę w produkcji komórek odpornościowych. Pomarańczowe warzywa, takie jak dynia czy marchew, bogate w beta-karoten, są prekursorem witaminy A, wspierającej błony śluzowe – pierwszą linię obrony przed patogenami.
Niezwykle istotna jest również dbałość o mikrobiom, czyli społeczność dobrych bakterii zamieszkujących nasze jelita, gdzie znajduje się znacząca część komórek odpornościowych. Naturalne probiotyki, takie jak kiszonki czy jogurty, wprowadzane stopniowo do jadłospisu, pomagają utrzymać tę delikatną równowagę. Pamiętaj jednak, że samo jedzenie to nie wszystko. Łagodna, regularna aktywność fizyczna dostosowana do trymestru, jak spacery czy pływanie, poprawia krążenie i wspiera pracę komórek odpornościowych. Równie ważny jest świadomy management stresu, który może osłabiać reakcje immunologiczne. Techniki relaksacyjne, odpowiednia ilość snu i unikanie przewlekłego napięcia są więc nie mniej istotne niż suplementy. Przed wprowadzeniem jakichkolwiek nowych preparatów, nawet tych powszechnie uznawanych za bezpieczne, zawsze skonsultuj się ze swoim lekarzem, aby wybór był w pełni świadomy i dostosowany do twoich indywidualnych potrzeb.